جسم سالم
آیا شما هم باید واکسن آنفلوآنزا بزنید؟
واکسن آنفلوانزا در سال 1938 توسط محققین آمریکایی ساخته و در جنگ جهانی دوم روی سربازان آمریکایی استفاده شد. در آن سالها به خاطر تکنیکهای فرآوری ضعیف و وجود ناخالصی در واکسنها اغلب افراد دچار علائمی نظیر تب و لرز، دردهای عضلانی و مفصلی، سردرد میشدند و تصور بر این بود که خود واکسن باعث ایجاد بیماری میشود. تصوری که اکنون نیز در برخی جوامع وجود دارد. بعدازآن در سال 1976 بهتدریج روشهای خالصسازی بهتر شد ولی گزارش چند مورد سندرم گیلن باره باعث شد که تولید آن تقریباً متوقف شود تا 2 سال بعد که اولین واکسن 3 ظرفیتی تولید شد.
لازم است در مورد دو اصطلاح پرکاربرد مختصر بدانیم؛
1. اپیدمی: به گسترش منظم فصلی آنفلوانزا گفته میشود که محدود به یک منطقه جغرافیایی است. مثلاً یک شهر یا کشور.
2. پاندمی: به شیوع آنفلوانزا با الگویی غیرمنظم و گسترده بیماری مثلاً در یک قاره یا سرتاسر جهان گفته میشود. بیشترین میزان تلفات انسانی مربوط به پاندمیها است.
آنچه در این مقاله میخوانید
300 سال اخیر
در طول 300 سال گذشته 9 پاندمی اتفاق افتاده یعنی هر 33 سال یک پاندمی. در هر قرن با سه پاندمی روبرو بودهایم. قرن بیستم با پاندمی اسپانیا در 1918 در خلال جنگ جهانی اول آغاز شد که قریب به پنجاه میلیون کشته (1 تا 3 درصد جمعیت آن زمان) به بار آورد. پاندمی آسیا در 1957 دو میلیون نفر را کشت و پاندمی هنگکنگ در 1968 با یکمیلیون کشته (0.01 تا 0.03 در صد جمعیت آن زمان) آخرین پاندمی قرن 20 بود.
سازمان بهداشت جهانی اعلام کرده است شیوع بیماری در سال 2009 که از مکزیک شروع شد نیز به دلیل یک پاندمی بوده است. میزان تلفات انسانی آن چیزی بین 151،000 تا 575،000(0.001 تا 0.007 درصد جمعیت جهان) تخمین زده میشود. پاندمیها موقعی اتفاق میافتند که زیرگونه جدید آنفلوانزا A از یک موجود دیگر به انسان انتقال پیدا کند مثلاً از خوک، مرغ و اردک که به آن شیفت آنتیژنی میگویند. تغییرات جزئی آنتیژنی که به آن دریفت میگویند مسئول اپیدمیهای فصلی هستند.
رخدادهای هرسال
هرسال چیزی حدود 3 تا 5 میلیون نفر در جهان به آنفلوانزا دچار میشوند که 10 درصد آنها یعنی 300 تا 500 هزار نفر متأسفانه میمیرند. واکسیناسیون سالانه میزان مرگومیر ناشی از آن را بهطور متوسط 40% کاهش میدهد. مرگومیر در آنهایی که سالهای قبل واکسن زدهاند 75% کمتر است و افرادی که بار اول واکسن میزنند 9% کمتر فوت میکنند.
راز کدها
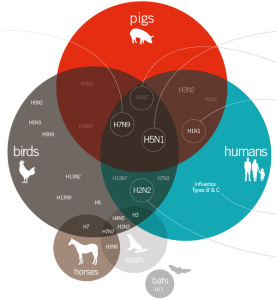
سه گونه یا بهتر بگوییم 4 گونه ویروس آنفلوانزا وجود دارد A,B,C و D که میزبان نوع آخر گاو است. آنفلوانزای D با انسان کاری ندارد.
میزبان انواع گونههای آنفلوانزای A، مرغان وحشی هستند که میتوانند ماکیان را نیز آلوده کنند و باعث پاندمیهای انسانی گردند. اینگونه نسبت به سه گونه دیگر از قدرت بیماریزایی شدیدتری برخوردار است.
شکل روبرو نمای کلی ویروس آنفلوانزای A را نشان میدهد. هر ویروس A دارای 2 آنتیژن سطحی است که به رنگ آبی (H) و قرمز (N) نشان دادهشده است.18 نوع مختلف آنتیژن H شناختهشده است که از H1 تا H18 نامگذاری میشوند. برای آنتیژن N هم 11 نوع شناختهشده است که از N1 تا N11 نامگذاری میشوند.
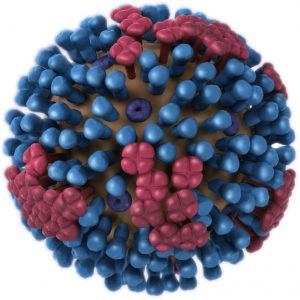
اگر یک مسابقه فوتبال را در نظر بگیریم دو تیم با پیراهن و شورتی که به تن دارند برای تماشاچیان و داور قابلشناسایی هستند. اگر فرض کنیم آنفلوانزای A پیراهن آبی (مثلاً H1) و شورت قرمز (مثلاً N1) پوشیده باشد بهراحتی برای داور مسابقه (سیستم ایمنی بدن) قابلشناسایی است ولی اگر ویروس بین دونیمه لباسش را عوض کند مثلاً شورت سبز (N2) به پا کند دیگر برای داور مسابقه (سیستم ایمنی بدن) قابلشناسایی نیست و درنتیجه بدن قادر به مقابله با آن نیست. اتفاقی که در مورد آنفلوانزای A خیلی اوقات میافتد.
ویروس با این 18 پیراهن و 11 شورتی که دارد بیش از 144 ترکیب مختلف لباس میتواند بسازد.علت اینکه ترکیب واکسن آنفلوانزا هرسال با سال قبل فرق میکند همین است.
مثلاً در پاندمی 1918 اسپانیا زیرگونه H1N1 مسئول شناخته شد یا در سال 2004 زیرگونه H5N1 باعث ایجاد آنفلوانزای پرندگان گردید. مسئول آنفلوانزای خوکی سال 2009 نیز زیرگونه H1N1 بود.
تمام زیرگونههای شناختهشده ویروس آنفولانزای A میتوانند پرندگان را آلوده کنند،زیرگونههای H17N10 و H18N11 فقط در خفاشها یافت میشود. تنها دو زیرگونه ویروس آنفولانزای A یعنی H1N1 و H2N2 در حال حاضر در بین انسانها شیوع دارند.
H1N1 میتواند پرندگان، انسانها، خوکها و اسبها را آلوده کند. از سوی دیگر، H2N2 تنها به بدن انسان و پرندگان راه مییابد. برخی انواع زیرگونهها در سایر حیوانات آلوده دیده میشود. بهعنوانمثال، عفونتهای ویروس H7N7 و H3N8 میتواند باعث بیماری در اسبها شود و ویروس H3N8 باعث بیماری در اسبها و سگها میشود.
گونه B بهطور اختصاصی انسان را مبتلا میکند. میزان شیوع آن از گونه A کمتر است. سایر حیوانات میزبان شیر دریایی و راسو هستند. جهش ژنتیکی آن 2 تا 3 بار کمتر از نوع A است پس گوناگونی آنتیژنی آن کمتر است تنها یک زیرگونه دارد. این کاهش سرعت تغییرات آنتیژنیک همراه با محدودیت تعداد میزبان (تغییرات آنتیژنیک متقاطع محدود)، به ما اطمینان میدهد که پاندمی آنفلوانزا B رخ نخواهد داد.
گونه C دارای یک زیرگونه است که انسانها، سگها و خوکها را آلوده میکند، گاهی اوقات باعث همهگیری میشود. بااینحال، آنفلوانزای C کمتر از سایر انواع شایع است و معمولا تنها باعث ایجاد بیماری خفیف در کودکان میشود.
هر عطسه نیم میلیون ذره ویروس!
هر عطسه بهطور متوسط حاوی 40 هزار قطره است که موجب گسترش پانصد هزار ویروس در محیط میگردد.
سه راه انتقال برای ویروس آنفلوانزا وجود دارد:
1. عطسه و ورود ویروس بهطور مستقیم به مخاط چشم، دهان و بینی.
2. پراکنده شدن ویروس در هوا و استنشاق آن توسط فرد
3. آلودگی دست به این قطرات حاوی ویروس و بردن دست به بینی، چشم و دهان.
میزان بقای ویروس در محیط به رطوبت محیط و اشعه ماوراءبنفش بستگی دارد. فصل کم رطوبت و کم آفتاب زمستان شرایط مناسبی برای بقا ویروس فراهم میکند.
ویروس برای یک تا دو روز روی سطوح سخت و غیر متخلخل مانند پلاستیک یا فلز، حدود 15 دقیقه روی بافت کاغذی خشک و تنها 5 دقیقه روی پوست باقی می`ماند. ویروس آنفلوانزای پرندگان تا زمان نامشخص در حالت انجماد پایدار است ولی ویروس آنفلوانزا در دمای 56 درجه سانتیگراد برای 60 دقیقه و در محیط اسیدی (PH<2) از بین میرود؛ بنابراین در معده ما که PH آن بین 1.5 تا 5 است احتمال زنده ماندن آن کم است.
چالش در برابر زمان
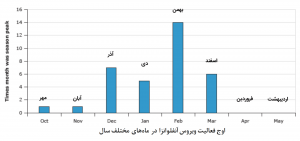
هرسال سازمان بهداشت جهانی بر اساس گزارشهای واصله از دفاتر منطقهای و سازمانهای بهداشت کشورها پیشبینی میکند که کدام زیرگونههای ویروس آنفلوانزای A در فصل آینده بیشتر در معرض انتشار قرار دارند و این اطلاعات را در اختیار شرکتهای سازنده واکسن قرار میدهد. با توجه به اینکه فرآیند ساخت واکسن چیزی حدود 8-6 ماه زمان میبرد، این اعلام معمولا برای نیمکره شمالی در فوریه (بهمن) هرسال و برای نیمکره جنوبی در سپتامبر (شهریور) هرسال صورت میگیرد. پسازآن شرکتهای سازنده، فرآیند تولید واکسن را شروع میکنند. معمولا واکسن برای کشورهای نیمکره شمالی و ازجمله کشور ما از شهریور در داروخانهها در دسترس عموم قرار میگیرد.
چه کسانی در اولویت تزریق هستند؟
گرچه زدن واکسن آنفلوانزا به همه افراد بالای 6 ماه توصیه میشود ولی در کشورهای درحالتوسعه به خاطر محدودیت منابع اولویت با افراد در معرض خطر است. این افراد عبارتاند از:
1. کسانی که در معرض عوارض بیماری آنفلوانزا هستند:
1. کودکان زیر 5 سال
2. افراد بالای 50 سال
3. افراد دچار بیماریهای مزمن
4. افراد دارای ضعف سیستم ایمنی
5. خانمهای باردار طی فصل شیوع آنفلوانزا
6. افراد 6 ماهه تا 18 ساله که آسپرین مصرف میکنند.
7. ساکنین خانههای مراقبتی یا اماکن پرستاری نظیر سرای سالمندان
8. افراد دارای چاقی مفرط (BMI>40)
2. کسانی که با افراد فوق زندگی میکنند یا از آنها نگهداری میکنند:
1. کارکنان سامانههای مراقبت بهداشتی
2. مراقبین از کودکان زیر 5 سال یا بزرگسالان بیش از 50 سال و بخصوص کسانی که در تماس با کودکان زیر 6 ماه هستند.
3. تماس خانگی یا مراقبتکنندگان از افراد دارای بیماری که آنان را در معرض خطر مضاعف عوارض آنفلوانزا قرار میدهد.
سهظرفیتی یا چهار ظرفیتی؟
واکسنهای سهظرفیتی حاوی 2 نوع ویروس آنفلوانزای A و یک نوع ویروس آنفلوانزای B هستند درحالیکه واکسنهای 4 ظرفیتی حاوی 2 نوع ویروس آنفلوانزای A و 2 نوع ویروس آنفلوانزای B هستند.
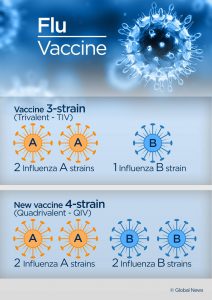
مرده یا زنده ولی ضعیف شده؟
این اصطلاح درواقع به فناوری ساخت واکسن اشاره دارد
1. واکسن زنده ضعیف شده
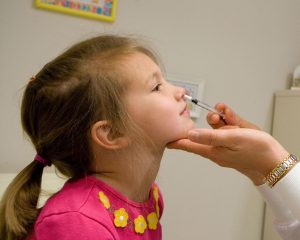
LAIV(Live Attenuated Influenza Vaccine) به شکل اسپری داخل بینی تولید میشود.
2. واکسن آنفلوانزا غیرزنده
IIV(Inactivated Influenza Vaccine) حاوی ویروس آنفلوانزای غیرزنده است.
3. واکسن آنفلوانزای نوترکیب
RIV(Recombinant Influenza Vaccine) حاوی ویروس نیست و به طریقه مهندسی ژنتیک تهیه میگردد. دارای اجزای شبیهسازیشده ویروس آنفلوانزا است.
هرکدام از اینها معایب و مزایای خاص خود رادارند.
انتخاب واکسن جهت تزریق بستگی به سن، بیماریهای زمینهای و میزان احتمال بروز واکنشهای جنبی دارد.
واکسنهایی که در سطح داروخانههای کشور توزیع میگردند از نوع غیرزنده هستند.
میزان تأثیر واکسن
میزان محافظت در مقابل ویروس بستگی به میزان شباهت زیرگونههای بهکاررفته در واکسن با زیرگونههای در حال گردش در آن فصل دارد که میتواند چیزی بین 5 تا 90 درصد باشد و آنتیبادی حاصل از آن در بدن برای 4 تا 6 ماه پایدار خواهد بود. حداکثر تأثیر آن 14 روز پس از تزریق شروع میشود ولی بهطور متوسط 7% در ماه در مورد H3N2 و 6 تا 11% برای H1N1 اثراتش کاهش مییابد.
واکسن در بسیاری از موارد باعث خفیفتر شدن بروز علائم و یا کوتاه شدن دوره بیماری میگردد. واکسیناسیون گسترده کودکان باعث کاهش همهگیری در کودکان و حتی بزرگسالان واکسینه نشده میشود.
واکسیناسیون سالانه میزان مرگومیر ناشی از آن را 40% کاهش میدهد. مرگومیر در آنهایی که سالهای قبل واکسن زدهاند 75% کمتر و آنهایی که برای بار اول واکسن زدهاند 9% کاهش مییابد.
زمان و نحوه تزریق
با توجه به اینکه دو هفته پس از تزریق اثر واکسن شروع میشود، به نظر میرسد بهترین زمان برای تزریق واکسن از نیمه شهریورماه به بعد یعنی قبل از شروع فصل سرما است. البته میتوان آن را هرزمانی تزریق کرد. برای فصل جاری سازمان بهداشت جهانی واکسن چهار ظرفیتی با ترکیب H3N2,H1N1 و دو زیرگونه B را توصیه میکند.
نگهداری واکسن در دمای 8-2 درجه سانتیگراد در یخچال صورت میگیرد. قبل تزریق به مدت 5-4 دقیقه باید در دمای اتاق بماند و قبل از تزریق حتماً تکان داده شود.
در اطفال زیر 3 سال و بزرگتر از 6 ماه تزریق 0.25 میلیلیتر از واکسن برای بار اول داخل عضله خارجی بازو (دلتوئید) یا داخل جلدی و تکرار آن با 0.25 میلیلیتر برای 4 هفته بعد صورت میگردد.
در افراد بالای 3 سال یک دوز کامل 0.5 میلیلیتر داخل عضله یا زیر جلدی یا داخل جلدی ناحیه خارجی بازو تزریق میشود.
موارد منع تزریق
1. منع مصرف در واکسن غیرزنده:
1. در کسانی که به محتویات واکسن غیرزنده ازجمله تخممرغ حساسیت دارند نباید تزریق این نوع واکسن صورت گیرد.
2. در بیماریهای تبدار نظیر سرماخوردگی تا برطرف شدن علائم باید صبر کرد.
2. منع مصرف در واکسن زنده و غیرفعال عبارتاند از:
1. زنان باردار
2. افرادمسن بالای 50 سال
3. افراد داری سیستم ایمنی ضعیف.
4. اشخاصی که از افراد پرخطر مراقبت میکنند در صورت زدن این نوع واکسن باید 7 روز از این افراد دور باشند.
4. افرادی که طی 48 ساعت گذشته داروهای ضدویروس گرفتهاند.
تداخل با داروهای دیگر
1. برخی تحقیقات حاکی از آن استکه میزان اثربخشی واکسن در افرادیکه آتروواستاتین مصرف میکنند 65-38 درصد پائین تر است.
2. داروهای استروئیدی و داروهای شیمیدرمانی نیز اثرات واکسن را کاهش میدهند.
عوارض جنبی
لازم به توضیح است که همه افراد پس از تزریق واکسن دچار عوارض نمیشوند. علائم درآندسته از افراد که به عوارض دچار می شوند عبارتاند از:
سردرد، عرق ریزش، درد عضلات(میالژی)، درد مفاصل (آرترالژی)، تب، لرز، خستگی، واکنشهای موضعی نظیر قرمزی، تورم، درد، کبودی (اکیموز)، و سفتی در اطراف محل تزریق واکسن که معمولا در عرض 2-1 روز از بین میرود.
در تزریق زیر جلدی موارد قرمزی، تورم، سفتی و خارش بیشتر دیده میشود.
در تزریق واکسن LAIV آبریزش بینی، گرفتگی بینی، سردرد و گلودرد دیده میشود.
در استفاده از همه انواع واکسن سندرم شبه آنفلوانزا تا 2 هفته پس از تزریق ممکن است دیده شود.
سندرم گیلن باره (GBS) 1تا 2 مورد در 1 میلیون نفر بروزمیکند.درحالیکه این نسبت در جمعیت کلی جامعه 1 نفر درصد هزار نفراست.